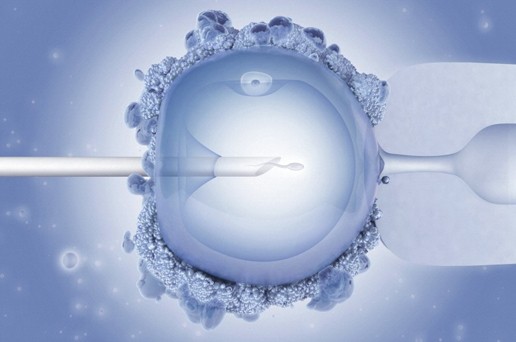
Trước khi làm thụ tinh trong ống nghiệm, bác sĩ chuyên khoa sẽ thăm khám, chỉ định các xét nghiệm cần thiết để đánh giá sức khỏe sinh sản của cả hai vợ chồng.

Thụ tinh trong ống nghiệm (Invitro Fertilization – IVF) là gì?
Thụ tinh trong ống nghiệm (IVF) là phương pháp điều trị vô sinh hiếm muộn trong đó trứng của người phụ nữ/người vợ và tinh trùng của người nam/người chồng được kết hợp với nhau ở bên ngoài cơ thể để tạo thành phôi. Phôi được tạo thành sẽ được nuôi cấy ở trong phòng thí nghiệm từ 2 – 5 ngày sau đó sẽ được chuyển trở lại vào tử cung của người phụ nữ/người vợ.
Tiêm tinh trùng vào bào tương noãn (Intra – Cytoplasmic Sperm Injection – ICSI) là gì?
Khác với IVF cổ điển, thay vì cho trứng kết hợp với rất nhiều tinh trùng di động trong đĩa nuôi cấy thì ICSI là phương pháp chỉ cần 1 tinh trùng tiêm trực tiếp vào bào tương noãn để tạo thành phôi. Phương pháp này làm tăng tỷ lệ thụ tinh lên khoảng 65 – 80%. So với IVF cổ điển, ICSI là phương pháp đặc biệt có hiệu quả trong các trường hợp sau:
+ Số lượng tinh trùng quá ít, không đủ để làm IVF cổ điển;
+ Không có tinh trùng di động tiến tới, tinh trùng bất động hoàn toàn;
+ Tinh trùng trích xuất (TESA, TEFNA, TESE, MicroTese);
+ Thất bại thụ tinh với IVF cổ điển;
+ Thụ tinh trong ống nghiệm với trứng đông lạnh.
Trường hợp nào cần tiến hành IVF?
Thụ tinh trong ống nghiệm (IVF/ICSI) được chỉ định cho những trường hợp sau:
+ Tắc hai vòi trứng, tổn thương vòi trứng hoặc không có vòi trứng.
+ Lạc nội mạc tử cung.
+ Xin trứng.
+ Hiếm muộn không rõ nguyên nhân, bơm tinh trùng vào buồng tử cung nhiều lần nhưng thất bại.
+ Tinh trùng ít, yếu, xuất tinh ngược dòng hoặc không xuất tinh.
+ Không có tinh trùng trong tinh dịch (lấy tinh trùng bằng phẫu thuật mào tinh, tinh hoàn).
Quy trình làm IVF tại Bệnh viện Đại học Y Hà Nội
Bước 1: Chuẩn bị hồ sơ
Trước khi làm IVF, bác sĩ chuyên khoa sẽ thăm khám, chỉ định các xét nghiệm cần thiết để đánh giá sức khỏe sinh sản của cả hai vợ chồng.
Xét nghiệm cho vợ
– Khảo sát dự trữ buồng trứng;
– Khám lâm sàng: tuổi, BMI;
– Xét nghiệm nội tiết (ngày 2 chu kỳ kinh), AMH;
– Siêu âm nang cơ sở vào ngày 2, 3 chu kỳ kinh;
– Xét nghiệm các bệnh lây truyền qua đường tình dục: viêm gan B, HIV, giang mai, viêm gan C, chlamydia;
– Sàng lọc ung thư cổ tử cung: Pap’s test.
Xét nghiệm cho chồng
– Tinh dịch đồ: đánh giá số lượng, khả năng di động và hình thái tinh trùng;
– Xét nghiệm các bệnh lây truyền qua đường tình dục: viêm gan B, HIV, giang mai, viêm gan C;
– Thủ tục hành chính: chứng minh thư nhân dân vợ, chứng minh thư nhân dân chồng, đăng ký kết hôn;
Hồ sơ IVF được Trung tâm Hỗ trợ sinh sản và CNMG hội chẩn với Ban Giám đốc Bệnh viện để được cá thể hóa phác đồ điều trị cho từng bệnh nhân.

Tạo phôi khi thụ tinh trong ống nghiệm (IVF).
Bước 2: Kích thích buồng trứng
– Sử dụng thuốc kích thích buồng trứng sẽ bắt đầu vào ngày 2 hoặc 3 của chu kỳ kinh hoặc ngày 21 của chu kỳ kinh tùy theo phác đồ kích thích buồng trứng với mỗi bệnh nhân.
– Người vợ sẽ được tiêm thuốc kích thích buồng trứng liên tục mỗi ngày, thường trong khoảng thời gian 9 – 12 ngày.
– Siêu âm và xét nghiệm máu để theo dõi sự phát triển của nang noãn trong quá trình kích thích buồng trứng.
– Khi nang noãn đạt kích thước theo yêu cầu, người vợ sẽ được tiêm mũi thuốc cuối cùng để kích thích trưởng thành noãn (còn gọi là mũi tiêm thuốc rụng trứng). Mũi thuốc này phải tiêm đúng theo giờ chỉ định.
Bước 3: Chọc hút noãn và lấy tinh trùng
– Khoảng 36 tiếng sau mũi tiêm thuốc rụng trứng, người vợ sẽ được chọc hút noãn qua đường âm đạo, dưới hướng dẫn của siêu âm.
– Người vợ sẽ được gây mê trong quá trình chọc hút noãn nên người vợ phải nhịn ăn, uống ít nhất 6 tiếng trước giờ chọc hút noãn.
– Sau chọc hút noãn, người vợ được theo dõi tại Trung tâm 2 – 3 tiếng.
– Vào buổi sáng ngày chọc hút noãn, người chồng sẽ được hướng dẫn lấy tinh trùng hoặc rã đông mẫu tinh trùng nếu đã có mẫu trữ đông lạnh trước đó.
Bước 4: Tạo phôi, nuôi cấy phôi
– Trứng và tinh trùng sau khi lấy ra, sẽ được chuyển đến phòng lab để tiến hành thụ tinh và tạo phôi theo phương pháp IVF cổ điển hoặc ICSI.
– Phôi sau khi tạo ra sẽ được nuôi cấy bên ngoài cơ thể 2 – 5 ngày. Trong thời gian này, người vợ sẽ được dùng thuốc nội tiết (thường là đường uống và đặt âm đạo) để chuẩn bị niêm mạc tử cung cho chuyển phôi.
– Trường hợp thu được nhiều phôi, số phôi còn dư ra sau khi chuyển sẽ được đông phôi để sử dụng cho chu kỳ chuyển phôi sau (chuyển phôi đông lạnh).
Bước 5: Chuyển phôi
– Thông thường, phôi sẽ được chuyển sau khi chọc hút trứng 2 – 5 ngày (chuyển phôi tươi). Bác sĩ sẽ tiến hành chuyển phôi khi niêm mạc tử cung đủ độ dày, có chất lượng tốt, thuận lợi cho sự phát triển của phôi sau khi đặt vào buồng tử cung và người vợ không có nguy cơ quá kích buồng trứng.
– Trong trường hợp chuyển phôi trữ đông, người vợ sẽ được sử dụng thuốc và siêu âm theo dõi niêm mạc tử cung trong khoảng 14 ngày bắt đầu từ ngày thứ 2 của chu kỳ kinh tiếp theo. Bác sĩ sẽ chọn ngày thích hợp để chuyển phôi trữ đông vào tử cung người vợ.
– Vào ngày chuyển phôi, hai vợ chồng được thông báo số phôi chuyển, chất lượng phôi chuyển.
– Sau khi hoàn tất quá trình chuyển phôi, người vợ nằm nghỉ khoảng 2 – 4h tại Trung tâm.
– Trong thời gian 2 tuần sau chuyển phôi, người vợ tiếp tục sử dụng các loại thuốc nội tiết và nghỉ ngơi, sinh hoạt theo hướng dẫn của bác sĩ điều trị.
Bước 6: Thử thai
– Hai tuần sau khi chuyển phôi, người vợ sẽ đến Trung tâm làm xét nghiệm máu kiểm tra nồng độ beta HCG. Nếu nồng độ beta HCG > 25 IU/l là có thai (phôi chuyển vào đã làm tổ). Tuy nhiên, nồng độ này còn tùy thuộc vào cơ thể của mỗi người và số lượng phôi làm tổ.
– Sau khi thử thai dương tính, người vợ tiếp tục được sử dụng thuốc theo chỉ định của bác sĩ và siêu âm kiểm tra sau 2 tuần nhằm xác định thai vào buồng tử cung hay chưa, số túi thai, tim thai nếu có.

TT Hỗ trợ sinh sản và CNMG
- TS.BS. Bạch Quốc Khánh làm chủ tịch Hội Huyết học – Truyền máu Việt Nam
- Tiến Sĩ Bác sĩ chuyên khoa Huyết Học – Ghép Tủy HSCT – Dr Yvonne Loh Su Ming
- Chuyên gia quốc tế tại Hội Nghị Huyết Học Truyền Máu Toàn Quốc 2022
- Chúc Mừng Ngày Thầy Thuốc Việt Nam 27.2.2024
- Chúc Mừng Năm Mới 2025
- Chúc mừng Giáng Sinh và Năm mới 2023
- Triệu chứng cảnh báo ung thư ở người lớn tuổi
- PHÒNG CHỐNG CÚM MÙA NĂM 2022